骨粗鬆症
骨粗鬆症osteoporosis
骨粗鬆症とは
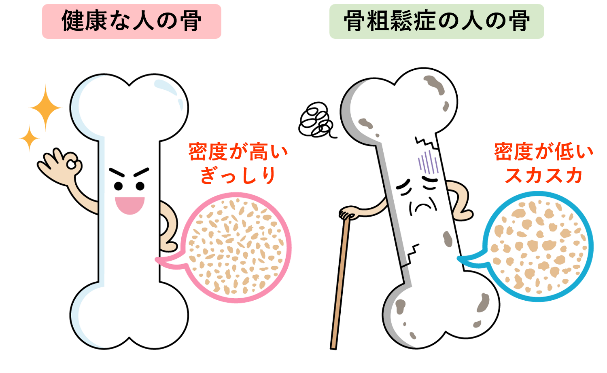
骨粗鬆症(こつそしょうしょう)は、骨の中のカルシウムやたんぱく質などの成分が減少し、骨密度が低下して折れやすくなる病気です。初期のうちは痛みや違和感がないことが多く、気づかないうちに骨が折れている「いつの間にか骨折(脆弱性骨折:ぜいじゃくせいこっせつ)」を起こしている方も少なくありません。特に高齢になると、転倒をきっかけに骨折し、歩行が難しくなったり、寝たきりにつながったりすることがあります。骨は私たちの体を支える「柱」です。健康な骨を保つことが、いつまでも自分らしく生活を続けるための大切なポイントです。
骨粗鬆症のセルフチェック
骨粗鬆症はゆっくり進行しますが、次のような変化が現れたら注意が必要です。
- 背中が丸くなってきた
- 昔より身長が2〜3cm以上縮んだ
- 腰や背中がだるい、痛む
- 転んだり、軽く尻もちをついたりしただけで骨折した
- 食事量が減り、少しの量で満腹になる
これらは「年齢のせい」と思われがちですが、骨粗鬆症のサインの場合があります。少しでも心当たりがあれば、早めに骨密度の検査を受けましょう。
骨粗鬆症の種類
骨粗鬆症には、原因によって2つのタイプがあります。
どちらのタイプかによって、治療の方向性がより明確になります。
原発性骨粗鬆症
特別な病気がなく、加齢や閉経など自然な変化により起こるタイプです。
日本人患者さまの大部分を占めます。特に閉経後の女性に多くみられます。
続発性骨粗鬆症
他の病気や薬の影響で骨がもろくなるタイプです。甲状腺や副甲状腺の病気、糖尿病、腎臓病、ステロイド薬の長期使用などが関係することがあります。
骨粗鬆症の原因
骨粗鬆症は、ひとつの理由だけで起こるわけではなく、いくつもの要因が関係しています。
加齢
年齢を重ねると、骨を作る働きが弱まり、古い骨を壊す働きとのバランスが崩れます。その結果、骨の密度が減ってしまいます。
女性ホルモン(エストロゲン)の影響
女性は閉経(平均50歳前後)により女性ホルモン(エストロゲン)が急激に減少します。このホルモンには骨を守る働きがあるため、閉経後は骨密度が低下しやすくなります。
栄養不足
カルシウム、ビタミンD、ビタミンK、たんぱく質など骨づくりに欠かせない栄養素が不足すると、骨を作る材料が足りなくなるため、骨が弱くなります。
運動不足
骨は、歩いたり軽い衝撃を受けたりすることで強くなります。運動不足の生活では骨が刺激を受けず、弱くなりやすい傾向があります。
喫煙・過度の飲酒
タバコやお酒は骨の代謝に悪影響を与え、骨密度を低下させることがあります。
病気や薬の影響
甲状腺や副甲状腺の病気、腎臓病、糖尿病、ステロイド薬の長期間使用なども、骨を弱くする原因となります。
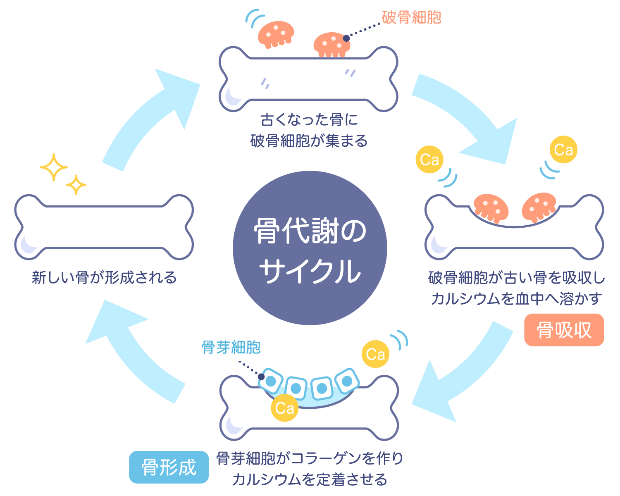
骨の働きと骨代謝
骨は、ただの「硬い組織」ではありません。体の中で常に「古い骨を壊す(骨吸収)」と「新しい骨を作る(骨形成)」という入れ替わり(リモデリング)を繰り返しています。
若いうちはこのバランスが保たれていますが、年齢とともに骨形成の力が弱まり、壊す働きの方が強くなります。その結果、骨がスカスカになり、もろくなっていきます。
この骨代謝のバランスを整えることが、骨粗鬆症の治療と予防の基本になります。
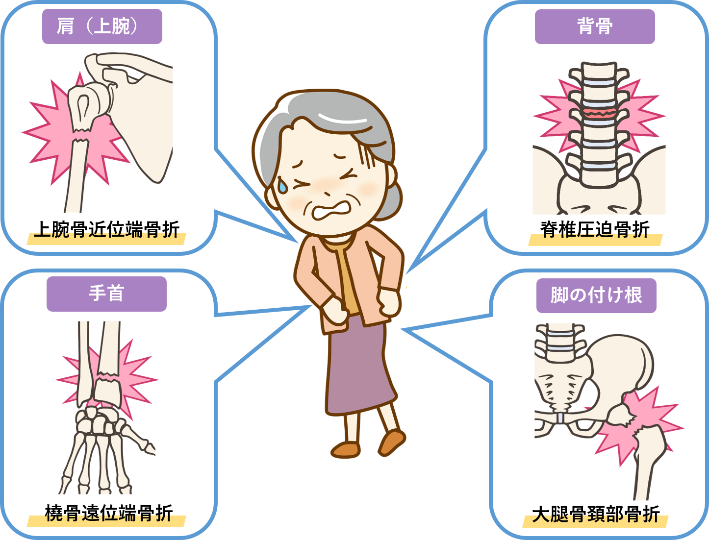
骨粗鬆症により骨折しやすい部位
骨粗鬆症で骨が弱くなると、次のような部位に骨折が起こりやすくなります。
<背骨> 脊椎圧迫骨折(せきついあっぱくこっせつ)
転倒や尻もちといった軽い衝撃でも、背骨がつぶれることがあります。背中が丸くなる、身長が縮むといった変化は、この骨折が原因の場合もあります。
<太ももの付け根> 大腿骨頚部骨折(だいたいこつけいぶこっせつ)
転倒で起こりやすく、強い痛みで歩けなくなることがあります。入院や手術が必要になる場合もあり、高齢者では寝たきりの原因の一つです。
<手首> 橈骨遠位端骨折(とうこつえんいたんこっせつ)
転んで手をついた時に起こることが多く、日常生活に支障をきたします。
<肩> 上腕骨近位端骨折(じょうわんこつきんいたんこっせつ)
転倒した時に肩をぶつけることで起こります。腕が上がらない、服の着脱がしにくいなど不便が生じます。
骨粗鬆症の検査・診断
骨粗鬆症は、外見だけでは分かりません。
当院では、「骨粗鬆症の予防と診断ガイドライン*1」に基づいて、以下の検査を行っています。
*1(参考)骨粗鬆症の予防と診断ガイドライン2025年版
http://www.josteo.com/data/publications/guideline/2025_01.pdf
問診・視診
身長の変化、家族歴、生活習慣、服薬歴、閉経の有無などを詳しくお伺いします。
X線(レントゲン)検査
背骨や股関節の骨折・変形の有無を確認します。「いつの間にか骨折(脆弱性骨折)」が見つかることもあります。
骨密度検査(DEXA法)
骨粗鬆症の影響が出やすい腰の骨(腰椎)と太ももの付け根(大腿骨)に微量のX線を当て、骨密度を測定します。検査は数分で終わり、痛みはありません。治療経過の確認としても行うことがあります。保険診療で受けることができます。
血液検査・尿検査
骨を作る、壊すといった骨代謝のバランスを確認する「骨代謝マーカー」や、カルシウム・ビタミンDなど骨の成分値を調べ、治療方針を立てます。
骨粗鬆症の治療
当院では、身体への負担をできるだけ少なくし、薬物療法と生活習慣の改善を組み合わせて治療を行います。
薬物療法
患者さまの骨の状態や年齢、性別、骨折の有無などに応じて、次のような薬を使い分けます。(いずれも保険適用可)
骨吸収抑制薬
骨を壊す細胞(破骨細胞)の働きを抑えます。
【主な薬剤】ビスホスホネート製剤、SERM(選択的エストロゲン受容体調節薬)、デノスマブなど
骨形成促進薬
骨を作る細胞(骨芽細胞)の働きを高めます。
【主な薬剤】副甲状腺ホルモン関連製剤(テリパラチド、アバロパラチドなど)
補助薬
骨の質を整える薬を併用します。
【主な薬剤】カルシウム、ビタミンD、ビタミンKなど
薬によっては胃の不快感や血中カルシウムの低下、まれに顎(あご)の骨に影響が出ることがあるため、医師の指示に従って安全に続けることが大切です。
<新しい薬で治療の幅が広がっています>
2025年に改訂されたガイドラインでは、アバロパラチド、ロモソズマブ、ゾレドロン酸といった新しい薬が紹介されています。これらの薬は、骨を作る働きを高めながら、骨を壊す働きも抑えるといった特徴があり、注射や点滴で投与するタイプもあります。治療の選択肢が広がり、患者さん一人ひとりに合った治療を選びやすくなっています。
リハビリテーション
国家資格である理学療法士が、患者さまの筋力・姿勢・歩行を評価し、転倒しにくい身体づくりをサポートします。軽い筋トレやバランス練習を取り入れながら、無理なく継続できる内容をご提案します。
生活習慣の見直し
- 食事:牛乳、小魚、豆腐、納豆、緑黄色野菜などを積極的に摂りましょう。
- 運動:ウォーキング、かかと上げ、片足立ちなど、毎日少しずつ動く習慣をつけましょう。
- 日光浴:1日15分程度、日光に当たると、体内でビタミンDが作られます。
- 転倒予防:段差やカーペットの端などでつまずかないよう、住まいの環境を整えることをおすすめします。
よくある質問

院長からのひと言
骨粗鬆症は、静かに進行する病気ですが、早めに気づけば将来の骨折を防ぐことができます。当院では「医療を身近に」をモットーに、原因を早期に診断し、生活に寄り添った治療を大切にしています。骨の状態や体質、生活リズムに合わせて、無理なく続けられる方法を一緒に考えていきましょう。気になる症状や不安があれば、どうぞ遠慮なくご相談ください。皆さまの骨の健康を守るお手伝いをいたします。
